Памятка для выезжающих за рубеж
Подготовка к путешествию или командировке
Вы запланировали путешествие, определили дату отъезда и срок пребывания в стране? Наши советы помогут сделать путешествие безопасным и комфортным.
Заранее до отъезда обратитесь к врачу в поликлинике по месту жительства для: 
- получения медицинских рекомендаций по пребыванию за рубежом;
- проведения необходимых профилактических прививок.
Возьмите с собой лекарственные препараты, которые вы принимаете постоянно и которые могут понадобиться вам при различных недомоганиях.
Рекомендации по вакцинации.
Необходимо заблаговременно уточнить в туристической фирме или посольстве требования, предъявляемые конкретной страной к вакцинации путешественников.
При выезде в страны, неблагополучные по желтой лихорадке (страны Африки и Южной Америки), необходимо сделать профилактическую прививку и получить международное свидетельство о вакцинации против желтой лихорадки в учреждении здравоохранения.
Для путешествия в страны Африки и Юго-Восточной Азии целесообразны прививки против гепатитов А и В.
Выезжая в страны, неблагополучные по малярии, Вам необходимо получить рекомендации у своего врача о профилактических противомалярийных лекарственных препаратах и способах их применения.
Советы во время путешествия
- Соблюдайте элементарные правила личной гигиены. Как можно чаще мойте руки (обязательно перед едой и приготовлением пищи, после посещения туалета, общественных мест), используйте антисептик для рук, гигиенические салфетки.
- Употребляйте для питья только бутилированную воду промышленного производства либо кипяченую. Не охлаждайте напитки с помощью льда – его происхождение не всегда известно!
- Употребляйте в пищу продукты, в качестве которых вы уверены. Избегайте случайных объектов общественного питания, питания с лотков, никогда не пробуйте и не приобретайте еду с рук на рынках и у случайных торговцев.
- Рыбу и другие продукты моря употребляйте только достаточно термически обработанными.
- Фрукты перед едой тщательно мойте безопасной водой (кипяченой или бутилированной), перед употреблением желательно очистить их от кожуры.
- Соблюдайте правила гигиены при приготовлении пищи.
- Соблюдайте условия и сроки хранения скоропортящихся продуктов. Не употребляйте продукты с истекшим сроком годности.
- Не ходите босиком, чтобы не заразиться личинками тропических гельминтов или грибками. На пляже используйте подстилку или шезлонг.
- При купании в открытых водоемах, а также плавательных бассейнах постарайтесь избегать попадания воды в полость рта и носа.
- Откажитесь от таких процедур как нанесение татуировок и перманента, а так же пирсинга.
- Остерегайтесь случайных половых связей, при которых можно заразиться ВИЧ-инфекцией, сифилисом, вирусными гепатитами, заболеваниями, передающимися половым путем, лихорадкой Зика, используйте презервативы.
- Во время отдыха будьте особенно осторожны при контакте с животными. В случае укуса, оцарапывания, ослюнения животным, тщательно промойте эту часть тела водой с мылом, при наличии раны – после промывания с мылом обработайте рану перекисью водорода, края раны – спиртосодержащим антисептиком, наложите стерильную повязку и немедленно обратитесь к врачу для решения вопроса о проведении прививок против бешенства.
- Избегайте контакта с домашней и дикой птицей, в том числе на рынках и местах массового скопления птицы на открытых водоемах.
- Во время пребывания в странах, неблагополучных по малярии, лихорадке денге, лихорадке Зика, желтой лихорадке избегайте контакта с насекомыми, применяйте репелленты, электрофумигаторы. Целесообразно использовать в помещениях противомоскитные сетки, защитные пологи.
- В Саудовской Аравии, Омане и других странах Ближнего Востока, где установлена циркуляция возбудителя заболевания Ближневосточным респираторным синдромом, исключите контакт с верблюдами и употребление в пищу продуктов, получаемых от верблюдов.
- Если Вы перенесли инфекционное заболевание во время пребывания в какой-либо зарубежной стране и обращались за медицинской помощью, обязательно возьмите у лечащего врача документ с подробным описанием характера заболевания и проведенного лечения.
- При любом ухудшении самочувствия, повышении температуры тела в течение 21 дня после возвращения из зарубежных стран, как можно скорее обратитесь за медицинской помощью и сообщите медицинскому работнику о факте пребывания за рубежом.
Помните о наших советах и будьте здоровы!
Министерство здравоохранения Республики Беларусь
Государственное учреждение «Республиканский центр гигиены, эпидемиологии и общественного здоровья»
 Летом в воду хочется всем: и взрослым, и детям. Но для купания подходят не все водоемы: в некоторых из них есть шанс заразиться инфекционной болезнью.
Летом в воду хочется всем: и взрослым, и детям. Но для купания подходят не все водоемы: в некоторых из них есть шанс заразиться инфекционной болезнью.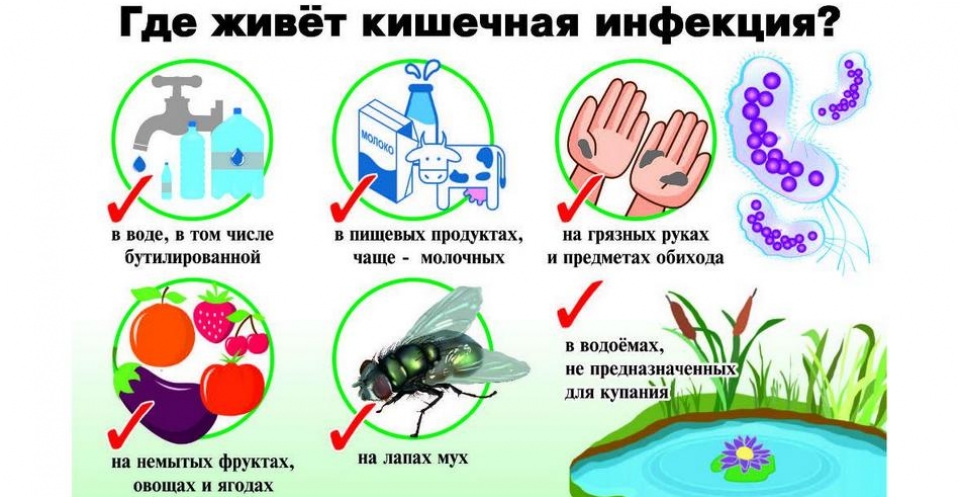 Возбудители кишечных инфекций многочисленны, как и пути их передачи. Как правило, первопричиной любой кишечной инфекции являются продукты питания или вода, в которых микроорганизмы либо их токсины накапливаются. Однако не следует забывать, что эту группу заболеваний еще называют «болезнью грязных рук». То есть возбудитель болезни может передаваться контактно-бытовым путем через предметы обихода, посуду, руки, контактные поверхности. Такой путь передачи характерен для ОКИ вирусной этиологии (ротавирусы, норовирусы, аденовирусы и пр.).
Возбудители кишечных инфекций многочисленны, как и пути их передачи. Как правило, первопричиной любой кишечной инфекции являются продукты питания или вода, в которых микроорганизмы либо их токсины накапливаются. Однако не следует забывать, что эту группу заболеваний еще называют «болезнью грязных рук». То есть возбудитель болезни может передаваться контактно-бытовым путем через предметы обихода, посуду, руки, контактные поверхности. Такой путь передачи характерен для ОКИ вирусной этиологии (ротавирусы, норовирусы, аденовирусы и пр.). Постельный клоп – один из наиболее распространенных видов бытовых кровососущих насекомых. Как он выглядит? Постельный клоп ‒ бескрылое насекомое 3-5 мм длиной, имеет плоское, широкое тельце с хорошо заметными перетяжками. У голодного клопа тело светло-рыжее, после насыщения кровью клоп темнеет. Личинки похожи на взрослых клопов, но более светлой окраски и меньше по размерам. Яйца беловатые (до 1 мм длиной). Постельные клопы питаются один раз в 5-10 дней. Сытое насекомое переваривает пищу в укрытии и не попадается на глаза.
Постельный клоп – один из наиболее распространенных видов бытовых кровососущих насекомых. Как он выглядит? Постельный клоп ‒ бескрылое насекомое 3-5 мм длиной, имеет плоское, широкое тельце с хорошо заметными перетяжками. У голодного клопа тело светло-рыжее, после насыщения кровью клоп темнеет. Личинки похожи на взрослых клопов, но более светлой окраски и меньше по размерам. Яйца беловатые (до 1 мм длиной). Постельные клопы питаются один раз в 5-10 дней. Сытое насекомое переваривает пищу в укрытии и не попадается на глаза.