Вирус папилломы человека (ВПЧ) — это ДНК-вирус. Способ заражения — контактно-бытовой или от матери к ребенку. Но чаще всего заболевание передается через незащищенный секс (генитальный, анальный или оральный).
Известно более 200 типов ВПЧ, около 30-40 из них способны инфицировать слизистые оболочки области гениталий и ануса.
Пути передачи вируса папилломы человека:
ВПЧ передается при контакте с инфицированной кожей половых органов, слизистыми оболочками или биологическими жидкостями.
Факторы риска для мужчин и женщин:
- важную роль играет количество сексуальных партнеров
- количество ситуаций незащищенного секса
- сниженный иммунитет, включая ВИЧ-инфекцию (доказано, что при ВИЧ-инфекции уровень распространения рака шейки матки гораздо выше, чем у женщин, не имеющих ВИЧ-инфекции)
- количество других сексуальных партнеров у основного партнера.
К примеру, женщина ведет беспорядочную половую жизнь, и даже если у мужчины она – единственный сексуальный партнер, то у нее партнеров много. К сожалению, значимая часть ее контактов происходит без средств контрацепции. Таким образом, теоретически у него риск должен быть небольшим, но практически за счет ее связей риск сильно возрастает.
Дополнительные факторы риска у женщин: инфекции, передающиеся половым путем, в анамнезе, сексуальное насилие, ранний возраст сексуального дебюта, табакокурение или употребление наркотических веществ. У мужчин: наличие сексуальных контактов с другими мужчинами, нерегулярное и непоследовательное использование презервативов, а также отсутствие обрезания.
Какие бывают вакцины от ВПЧ: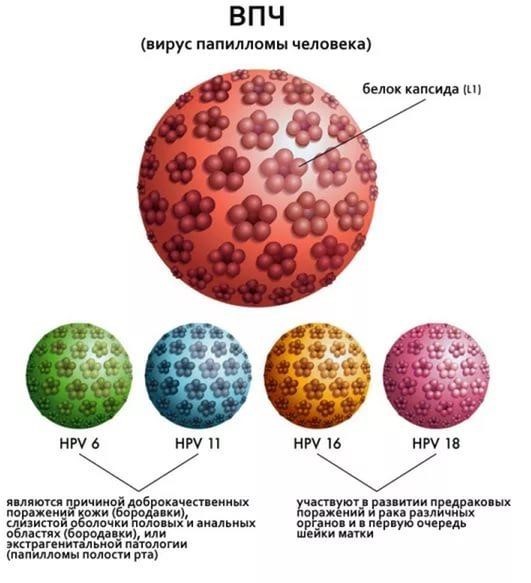
- Бивалентные, т.е. формирующие прямую защиту против двух основных вариантов ВПЧ: 16, 18;
- Квадривалентные, т.е. нацеленные на 4 генотипа (16, 18, 6, 11);
- Девятивалентные (16, 18, 45, 33, 31, 53, 58, 6, 11).
Помимо прямой защиты, может формироваться еще и перекрестная. К примеру, 2-х, 4-хвалентные вакцины, обеспечивая прямую защиту против двух высокоонкогенных вариантов 16 и 18, одновременно обеспечивают перекрестную защиту и защищают от заболевания, вызванного 45-м, 31-м и 33-м типами ВПЧ. Т.е. двухвалентная вакцина на самом деле формирует защиту против пяти вариантов, и это доказано.9-валентные вакцины формируют прямую защиту против девяти вариантов вируса, обуславливающих до 90 % рака шейки матки.
Важно: вакцина никогда не содержит ДНК. Это «оболочка вируса», попадание которой в организм обеспечивает выработку антител. Заражение вирусом при вакцинации невозможно.
Как работает вакцина?
Введенная вакцина обеспечивает формирование гуморального иммунитета против ВПЧ (выработку антител) и клеточного иммунитета против ВПЧ. Антитела нейтрализуют вирус, мешая попасть в клетки слизистой оболочки и кожных покровов. Эффективность снижается по мере контактов с новыми типами ВПЧ.
Наиболее эффективна вакцинация (95-99 %), проведенная в основной возрастной группе — до 15 лет, до начала половой жизни. Набирает популярность тренд дарить девочкам на 12, 13-летие сертификат на вакцинацию против ВПЧ-инфекции. Это очень серьезное вложение в здоровье.
Насколько целесообразна вакцинация старших женщин?
Первый пик заболеваемости после инфицирования происходит у женщин через 5-10 лет после начала половой жизни, а второй пик — после наступления 45-летнего возраста. Эффективность будет ниже, если женщина уже заражена одним из вариантов вируса, но не факт, что этот тип приведет ее к предраковому заболеванию и раку. А вакцинация, пусть с меньшей эффективностью, но сформирует ее защиту.
Поэтому вакцинация целесообразна и после 26 лет для защиты женщин от новых типов ВПЧ.
Выработка нейтрализующих антител происходит волнами: после введения идет быстрый подъем, нарастание уровня, затем их количество снижается в течение первого года и выходит на плато, которое держится 10 и более лет.
Глобальный комитет ВОЗ по безопасности вакцин подтвердил, что прививки против ВПЧ-инфекции в постлицензионный период показали очень высокий профиль безопасности (с 2006 по 2017 гг. было введено более 270 млн доз вакцин).
Прививки против ВПЧ-инфекции предназначены для того, чтобы снизить рождаемость — так утверждает один из популярных некогда мифов. Якобы вакцина будет влиять на фертильность. К сожалению, у этого мифа нашлось немало последователей. В одной из мусульманских стран кампания по вакцинации сорвалась именно потому, что не совсем правильно была проведена информационная работа. А поскольку прививали только девочек, то и в миф этот поверили многие. Большинству девочек успели ввести лишь по 1 дозе вакцины. Но даже 1 или 2 введенные дозы впоследствии показали достаточный эффект, сравнимый с 3 дозами. Способность забеременеть в течение 12 месяцев после вакцинации изучали в США и Канаде: медики наблюдали около 3,5 тыс. женщин, планировавших беременность, и более 1 тыс. их партнеров. Вывод однозначный: вакцинация по предупреждению ВПЧ-инфекции не оказывала воздействия на возможность забеременеть.
Какие реакции на вакцину наиболее ожидаемы?
Как и у всех низкореактогенных вакцин, прививка против ВПЧ-инфекции может вызвать:
- местные реакции в виде уплотнения, покраснения в месте введения – так бывает, если в состав препарата входит адъювант гидроокиси алюминия. Это нормально, т.к. обеспечивается эффект депо и доставка антигенов, их накопление и медленное дозированное поступление в кровоток;
- системные реакции нечасто, но могут быть: головная боль, утомляемость, лихорадка, тошнота, мышечные боли. Но эти явления самопроходящие, длятся не более чем первые трое суток.
При назначении прививки каждой пациентке разъясняют, какие реакции ожидаемы и что с ними делать. При каких ситуациях обязательно нужно обратиться в организацию здравоохранения, чтобы провести дифференциальную диагностику, а при каких — просто подождать.
На базе Островецкой ЦРКБ имеется вакцина для профилактики ВПЧ. ДЛЯ консультации обратитесь к вашему участковому педиатру/терапевту.
Перспективы
На повестке дня в иммунизации стоит цель: к 2030 году достичь 90 % охвата вакцинацией девочек до достижения ими 15 лет. Все страны стремятся к показателям: менее 4 случаев рака шейки матки на 100 тыс. женщин и снижение смертности от этого вида рака на 30 %.
Это очень амбициозная цель. Но она позволит через 6 лет иметь мир, свободный от рака шейки матки, который больше не будет представлять угрозу для общественного здравоохранения. В 2022 году 135 стран мира внедрили плановую вакцинацию против ВПЧ-инфекции. Беларусь, к сожалению, пока не в их числе, но мы движемся в этом направлении.
Уже готовится совместный с UNFPA Belarus план-программа по внедрению вакцинации, прорабатываются информационные кампании с медицинскими работниками и родителями юных пациенток.
Есть разные модели прогнозирования, как можно достичь цели, комбинируя различные тактики вакцинации со скрининговыми исследованиями и другими профилактическими мероприятиями. В результате оценки, проведенной нашими специалистами, установлено, что вакцинация против ВПЧ-инфекции в Беларуси будет экономически выгодным, здоровье сберегающим мероприятием.
 Санитарно-эпидемиологическая служба предупреждает о начале эпидемического сезона трансмиссивных инфекций, возбудители которых передаются через укусы кровососущих членистоногих. Первыми после зимней спячки проснулись иксодовые клещи – переносчики возбудителей клещевых инфекций. В настоящий момент активность клещей наблюдается на территории открытых природных ландшафтов, хорошо прогреваемых солнцем (пустыри, лужайки, опушки леса, др.).
Санитарно-эпидемиологическая служба предупреждает о начале эпидемического сезона трансмиссивных инфекций, возбудители которых передаются через укусы кровососущих членистоногих. Первыми после зимней спячки проснулись иксодовые клещи – переносчики возбудителей клещевых инфекций. В настоящий момент активность клещей наблюдается на территории открытых природных ландшафтов, хорошо прогреваемых солнцем (пустыри, лужайки, опушки леса, др.).


 В настоящее время в Республике Беларусь отмечается активизация вирусного гепатита А (ВГА) – как и большую часть кишечных инфекций, его называют болезнью немытых рук. Большинство заболевших – это взрослые в возрасте 18-39 лет (удельный вес детей не превышает 20% случаев). Максимальный уровень заболеваемости регистрировался на 4-5 неделе 2024 года, в среднем по 10 случаев в день по РБ. Вовлечены в эпидемический процесс все области, в меньшей степени Витебская и Могилевская обл. В феврале-марте с целью ограничения распространения заболевания в Минске и регионах проводится вакцинация контактных лиц (взрослых) – людей, которые близко контактировали с заболевшим пациентом.
В настоящее время в Республике Беларусь отмечается активизация вирусного гепатита А (ВГА) – как и большую часть кишечных инфекций, его называют болезнью немытых рук. Большинство заболевших – это взрослые в возрасте 18-39 лет (удельный вес детей не превышает 20% случаев). Максимальный уровень заболеваемости регистрировался на 4-5 неделе 2024 года, в среднем по 10 случаев в день по РБ. Вовлечены в эпидемический процесс все области, в меньшей степени Витебская и Могилевская обл. В феврале-марте с целью ограничения распространения заболевания в Минске и регионах проводится вакцинация контактных лиц (взрослых) – людей, которые близко контактировали с заболевшим пациентом.