Лихорадка Денге
 Денге («костоломная лихорадка») – острое трансмиссивное вирусное заболевание, которое протекает с лихорадкой, интоксикацией, миалгией, артралгией, сыпью и увеличением лимфатических узлов.
Денге («костоломная лихорадка») – острое трансмиссивное вирусное заболевание, которое протекает с лихорадкой, интоксикацией, миалгией, артралгией, сыпью и увеличением лимфатических узлов.
Переносчиками вируса денге являются женские особи комаров, в основном вида Aedes aegypti и в меньшей степени – Aedes albopictus.
Комар становится заразным через 8 – 12 дней после попадания в его организм крови больного человека и остается инфицированным в течение всей оставшейся жизни.
Лихорадка денге встречается преимущественно в странах Южной и Юго-Восточной Азии, Африки, Океании и Карибского бассейна.
После перенесенной инфекции у человека вырабатывается иммунитет только к перенесенному серотипу.
Заболеть лихорадкой денге можно четыре раза. Повторное заражение другим серотипом вируса повышает риск развития тяжелой формы заболевания и летального исхода.
У большинства людей после заражения денге не возникает симптомов болезни. Однако в случае симптоматического течения болезнь чаще всего проявляется в виде высокой температуры, головной боли, ломоты в теле, тошноты и сыпи. Состояние большинства заболевших улучшается через 1–2 недели. У некоторых пациентов развивается тяжелая денге, требующая оказания помощи в больнице.
Риск заражения денге можно уменьшить, избегая укусов комаров, особенно в дневные часы.
Эпидемиологическая ситуация в мире по состоянию на апрель 2024 года.
По данным ВОЗ, число зарегистрированных случаев лихорадки денге в мире увеличивается ежегодно.
С начала 2024 года во всем мире было зарегистрировано более двух миллионов случаев заболевания денге и более 500 смертей, связанных с данным заболеванием. В Европе не было зарегистрировано ни одного случая местной лихорадки денге (не связанной с поездками).
По данным ВОЗ, лихорадка денге является одной из наиболее активно распространяющихся трансмиссивных вирусных инфекций (передается через укусы насекомых).
Ежегодно регистрируется около 100 млн. случаев заболевания. У трех четвертей людей, «подхвативших» лихорадку денге, заболевание протекает бессимптомно.
В большинстве случаев течение лихорадки денге схоже с гриппом и острыми респираторными инфекциями, но иногда фиксируются тяжелые, опасные для жизни формы заболевания с внутренними и внешними кровотечениями, диареей, рвотой, одышкой.
Симптомы.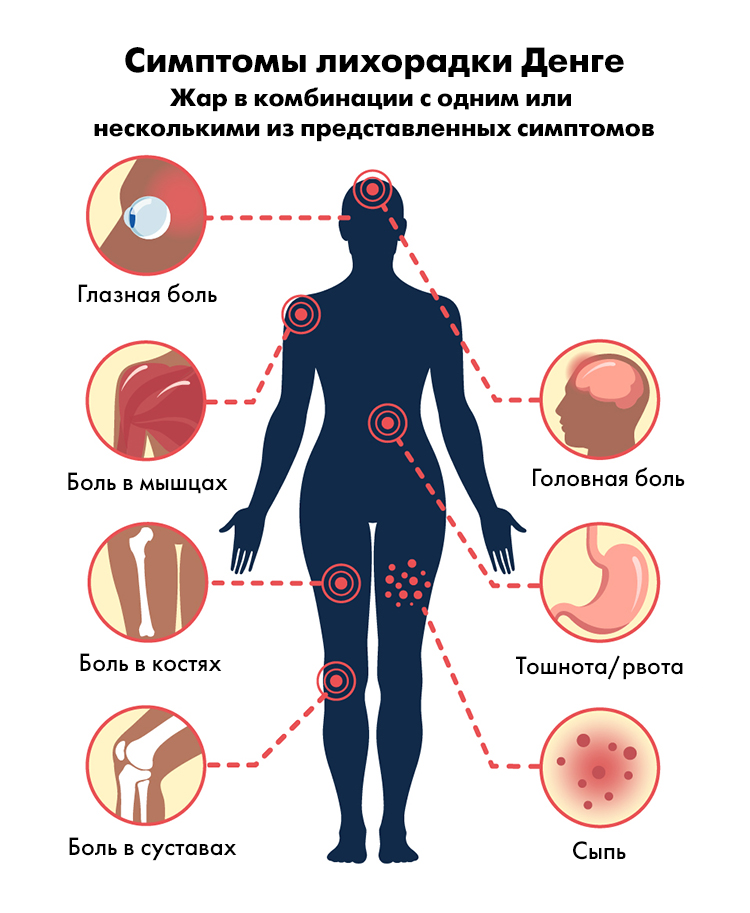
Инкубационный период продолжается от 3 до 15 суток.
Заболевание может протекать бессимптомно, сопровождаться легкими симптомами или протекать в виде тяжелой болезни. Как правило, заболевание начинается остро с подъема температуры до 39 – 40 °C. Лихорадка длится от 2 – 9 дней и протекает волнообразно: к концу 3 дня температура падает, через 1 – 3 дня вновь повышается, затем снижается через 2 – 3 дня. Среди других симптомов сильная головная боль, увеличение лимфатических узлов, боль в глазах, тошнота, рвота, боль в спине, мышцах и суставах, особенно коленных. Характерный симптом – обильная, зудящая сыпь, которая сначала появляется на туловище, затем распространяется на конечности. Сыпь сохраняется в течение 3 – 7 дней и оставляет после себя шелушение.
В редких случаях может развиться тяжелая форма лихорадки денге – геморрагическая. Она сопровождается болью в животе, подкожными кровоизлияниями, кровотечениями из носа, кровоточивостью дёсен, рвотой и диареей с кровью, внутренними кровотечениями.
При отсутствии надлежащего лечения геморрагическая форма лихорадки денге может приводить к летальному исходу.
После перенесенной денге у человека может на протяжении нескольких недель сохраняться чувство слабости.
Факторы риска.
Риск развития тяжелой денге повышается при наличии в анамнезе ранее перенесенной инфекции.
Урбанизация (особенно стихийная) способствует передаче денге посредством целого ряда социальных и экологических факторов, таких как плотность и мобильность населения, доступность надежных источников водоснабжения, методы хранения запасов воды и т. д.
Риск распространения денге на местном уровне также зависит от уровня знаний населения о денге и соответствующих установок и моделей поведения, а также от реализации плановых мероприятий по борьбе с переносчиками в конкретном населенном пункте.
В связи с этим по мере изменения климата в тропических и субтропических районах, а также возможной адаптации переносчиков к новым экологическим и климатическим условиям масштаб и география рисков, связанных с заболеванием, могут меняться.
Профилактика.
Активность комаров, распространяющих денге, приходится на дневные часы.
Чтобы свести к минимуму риск заражения во время визита в тропические страны, следует соблюдать меры предосторожности.
В первую очередь следует опасаться комаров, при прогулках носить одежду максимально закрывающую тело светлого цвета, использовать средства индивидуальной защиты, отпугивающие насекомых (репелленты) в форме спреев, кремов, в закрытых помещениях (в номерах отелей) использовать фумигаторы, применять противомоскитные сетки на дверях, над кроватью и на окнах, хранить запасы питьевой воды в закрытых емкостях.
Лицам, перенесшим ранее лихорадку денге и планирующим повторный выезд в эндемичный очаг, учитывая повышенный риск развития тяжелой формы лихорадки денге, следует быть особо осторожными и обязательно использовать все меры защиты от кровососущих насекомых.
В случае недомогания после возвращения из регионов, эндемичных по лихорадке денге, стоит немедленно обратиться к врачу и сообщить о посещении таких стран.
 Менингококковая инфекция занимает особое место в инфекционной патологии, прежде всего из-за непредсказуемого развития, тяжести клинического течения и высокой летальности.
Менингококковая инфекция занимает особое место в инфекционной патологии, прежде всего из-за непредсказуемого развития, тяжести клинического течения и высокой летальности.
 Мошки – мелкие насекомые, размером 2-6 мм. Самки питаются свежей кровью, чтобы обеспечить созревание яиц. Продолжительность жизни взрослой особи около 1 месяца. Кладка яиц и развитие личинок происходит в чистой проточной воде. Для откладки яиц самки спускаются под воду, цепляясь за камни и стебли растений. Пик численности мошек удерживается не более 10-14 дней, после чего их количество резко падает. Мошки способны разлетаться на большие расстояния (от 1 до 10 км), максимальная дальность расселения достигает 200 км. Они нападают только на открытом воздухе и только в светлое время суток, особенно в жаркие солнечные дни, в утренние часы и вечером перед заходом солнца. Наибольшую активность они проявляют перед дождем и в пасмурную погоду, в сумерки и ночью их активность исчезает полностью. Нападая на человека, мошки долго отыскивает место для укуса, часто проникает под одежду, заползают в глаза, уши, рот и нос. Опухоль от укуса мошек гораздо больше, чем от укуса комара, соответственно, и боль тоже. Усугубляет ситуацию то, что слюна мошек ядовита, и в течение нескольких минут развивается отек, покраснение, жжение и зуд. При многочисленных укусах повышается температура тела, появляются признаки общего отравления. Во избежание проявления аллергических реакций, после укуса лучше принять антигистаминный препарат. Даже при отсутствии явных проявлений аллергии он заметно снизит покраснение и зуд. В случае возникновения общей аллергической реакции на укусы мошек обязательно обращайтесь к врачу.
Мошки – мелкие насекомые, размером 2-6 мм. Самки питаются свежей кровью, чтобы обеспечить созревание яиц. Продолжительность жизни взрослой особи около 1 месяца. Кладка яиц и развитие личинок происходит в чистой проточной воде. Для откладки яиц самки спускаются под воду, цепляясь за камни и стебли растений. Пик численности мошек удерживается не более 10-14 дней, после чего их количество резко падает. Мошки способны разлетаться на большие расстояния (от 1 до 10 км), максимальная дальность расселения достигает 200 км. Они нападают только на открытом воздухе и только в светлое время суток, особенно в жаркие солнечные дни, в утренние часы и вечером перед заходом солнца. Наибольшую активность они проявляют перед дождем и в пасмурную погоду, в сумерки и ночью их активность исчезает полностью. Нападая на человека, мошки долго отыскивает место для укуса, часто проникает под одежду, заползают в глаза, уши, рот и нос. Опухоль от укуса мошек гораздо больше, чем от укуса комара, соответственно, и боль тоже. Усугубляет ситуацию то, что слюна мошек ядовита, и в течение нескольких минут развивается отек, покраснение, жжение и зуд. При многочисленных укусах повышается температура тела, появляются признаки общего отравления. Во избежание проявления аллергических реакций, после укуса лучше принять антигистаминный препарат. Даже при отсутствии явных проявлений аллергии он заметно снизит покраснение и зуд. В случае возникновения общей аллергической реакции на укусы мошек обязательно обращайтесь к врачу. Международный день памяти людей, умерших от СПИДа более 40 лет сопровождает Всемирную кампанию против ВИЧ-инфекции. В 1983 году в американском Сан-Франциско небольшая группа людей, лично затронутых проблемой, впервые провела мероприятия для привлечения внимания к новой, тогда еще малоизвестной болезни. Впоследствии это движение было поддержано во многих странах. Сегодня этот день звучит призывом к обществу и отдельным людям обратить внимание на проблемы, связанные с ВИЧ-инфекцией и внести вклад в достижение глобальной цели, состоящей в том, чтобы услуги по профилактике и лечению ВИЧ-инфекции, уходу и поддержке были доступны всем, кто в них нуждается. День памяти имеет долгую историю, наполненную переживаниями, потерями и, несомненно, надеждой на то, что человечество непременно победит эту болезнь. Много лет назад диагноз «ВИЧ-инфекция» звучал приговором: человечество столкнулось с новым заболеванием, которое быстро научились диагностировать, но эффективного лечения не было долго. Сегодня благодаря достижениям современной медицины люди, живущие с ВИЧ-положительным статусом, имеют возможность сохранить качество жизни на долгие годы, как и люди без ВИЧ-инфекции.
Международный день памяти людей, умерших от СПИДа более 40 лет сопровождает Всемирную кампанию против ВИЧ-инфекции. В 1983 году в американском Сан-Франциско небольшая группа людей, лично затронутых проблемой, впервые провела мероприятия для привлечения внимания к новой, тогда еще малоизвестной болезни. Впоследствии это движение было поддержано во многих странах. Сегодня этот день звучит призывом к обществу и отдельным людям обратить внимание на проблемы, связанные с ВИЧ-инфекцией и внести вклад в достижение глобальной цели, состоящей в том, чтобы услуги по профилактике и лечению ВИЧ-инфекции, уходу и поддержке были доступны всем, кто в них нуждается. День памяти имеет долгую историю, наполненную переживаниями, потерями и, несомненно, надеждой на то, что человечество непременно победит эту болезнь. Много лет назад диагноз «ВИЧ-инфекция» звучал приговором: человечество столкнулось с новым заболеванием, которое быстро научились диагностировать, но эффективного лечения не было долго. Сегодня благодаря достижениям современной медицины люди, живущие с ВИЧ-положительным статусом, имеют возможность сохранить качество жизни на долгие годы, как и люди без ВИЧ-инфекции. spira. Встречаются и имеют эпидемиологическое значение патогенные виды Leptospira interrogans, L. kirschneri, L. borgpetersenii, серогруппы Icterohaemorrhagiae, Canicola, Grippotyphosa, Pomona и Sejroe.
spira. Встречаются и имеют эпидемиологическое значение патогенные виды Leptospira interrogans, L. kirschneri, L. borgpetersenii, серогруппы Icterohaemorrhagiae, Canicola, Grippotyphosa, Pomona и Sejroe.